Création de l’École de médecine et de chirurgie de Montréal située au bas de la rue Saint-Urbain, près de la place d’Armes. Il s’agit de la première école de médecine francophone à Montréal. Elle déménagera en 1856 sur la rue De La Gauchetière dans des locaux plus vastes puis en face de l’Hôtel-Dieu. Après bien des péripéties, elle sera l’une des deux écoles à l’origine de la Faculté de médecine de l’Université de Montréal.
Les sœurs de l’Hôtel-Dieu de Montréal accordent aux professeurs de l’École de médecine et de chirurgie le droit de se faire accompagner par leurs étudiants lors de leurs visites à l’hôpital. C’est le début d’une longue affiliation qui s’est poursuivie jusqu’à tout récemment.
Création de la Faculté de médecine de la succursale de l’Université Laval à Montréal dans le but d’intégrer l’École de médecine et de chirurgie de Montréal. Les réticences des autorités de cette dernière retardent cette intégration qui n’aura lieu que plusieurs années plus tard.

Création de l’Hôpital Notre-Dame qui deviendra tout au long de la 1re moitié du 20e siècle l’un des principaux centres d’enseignement clinique de la Faculté de médecine. Avec l’Hôtel-Dieu de Montréal, il accompagnera les développements de la faculté, notamment par l’implantation progressive de nouvelles spécialités médicales et chirurgicales telles que l’ophtalmologie, l’otorhinolaryngologie, l’électrothérapie, l’urologie, la radiologie, etc.
Naissance de l’École de médecine et de chirurgie de Montréal/Faculté de médecine de l’Université Laval à Montréal. Il s’agit en fait de la fusion des deux écoles de médecine rivales de Montréal qui se produit alors que l’École obtient enfin la promesse d’obtenir une relative autonomie vis-à-vis les autorités de l’Université Laval. La voie est ouverte pour la création d’une faculté de médecine francophone autonome à Montréal.
Un premier hôpital pédiatrique au Québec voit le jour : l’Hôpital Sainte-Justine qui emménagera dans un nouvel édifice au 644 de la rue Saint-Denis en 1914. Cette institution est l’œuvre d’une grande pionnière en pédiatrie, Irma Levasseur, qui a été la première femme francophone à obtenir un droit de pratique du Collège des médecins et chirurgiens du Québec et de Justine Lacoste Beaubien, une philanthrope et femme d’action. Un contrat d’affiliation sera signé avec la Faculté de médecine de l’Université Laval à Montréal en 1914 puis, l’année suivante, une chaire de pédiatrie sera créée à la Faculté de médecine de l’Université Laval à Montréal. C’est le début d’une longue affiliation jusqu’à aujourd’hui.
L’Hôpital Sainte-Justine emménage le 20 octobre dans son nouveau bâtiment sur le chemin de la Côte-Sainte-Catherine, qu’il occupe encore aujourd’hui. Cette importante institution pourra mieux répondre à la forte demande de soins pédiatriques alors que le Québec connaît un important accroissement démographique.
Sur une décision du ministère de la Santé et des Services sociaux, l’Hôpital Sainte-Justine devient le Centre hospitalier universitaire (CHU) mère-enfant du Québec. Il consacre ainsi le rôle unique de Sainte-Justine et sa contribution aux soins, à l’enseignement et à la recherche en pédiatrie.
L’un des premiers spécialistes en médecine légale en Amérique du Nord, Wilfrid Derome, professeur de la faculté de 1910 à 1931, s’est signalé durant toute sa carrière sur la scène internationale pour son expertise médico-légale et balistique. Fondateur, en 1914, du premier laboratoire de recherches médico-légales en Amérique du Nord, il invente en 1926 le microsphéromètre, appareil qui permet de relever les marques à la surface des balles d’arme à feu dans le but de les identifier. Trois ans plus tard, son laboratoire reçoit la visite du patron du FBI, Edgar Hoover, qui planifie la création du futur laboratoire de cette institution. Il a aussi été le premier expert à témoigner devant la Cour sur le dosage d’alcool éthylique dans le sang.

L’École de médecine et de chirurgie de Montréal/ Faculté de médecine de l’Université Laval à Montréal devient la Faculté de médecine de l’Université de Montréal. Les Montréalais obtiennent enfin une université et une faculté de médecine autonomes. Toutes deux sont alors situées sur la rue Saint-Denis dans le Quartier-Latin

Suite à un contrat passé par l’Université de Montréal et le Gouvernement du Québec, l’Institut du radium de Montréal est créé le 11 novembre à l’instigation du Dr Joseph-Ernest Gendreau. Cet institut, inauguré le 3 avril, est essentiellement consacré aux soins et sera le premier centre en Amérique à utiliser un appareil à rayons X de 200 000 volts pour le traitement du cancer. L’Institut du radium devient, le 28 mai 1923, la première filiale de la Fondation Marie-Curie de Paris. De sa fondation à sa fermeture en 1967, il prodigue des soins à plus de 67 000 patients. Sa fermeture est liée au fait que le radium n’est plus utilisé dans le traitement du cancer.

Joseph Ernest Gendreau (1879-1942) fait ses études classiques chez les Pères jésuites à Montréal avant d’entreprendre des études supérieures en Europe. Pendant 10 ans, il étudie la physique, la chimie, la médecine et la radiologie (il fait notamment des études sur la radioactivité avec Marie Curie) dans différentes institutions, dont l’Université de Paris et l’Institut Pasteur. En 1917, il est assistant radiologue à l’Hôpital Saint-Antoine de Paris et chargé du laboratoire de la ville, et est nommé, l’année suivante, chef de laboratoire du gouvernement militaire de la même ville. De retour au pays, il est professeur de physique et de chimie à la Faculté des sciences de l’Université de Montréal et enseigne la chimie à l’École des hautes études commerciales. En 1922, il fonde l’Institut du radium de l’Université de Montréal dédié à la recherche sur le cancer. Le centre s’affilie à l’Institut de radium de Paris et à la fondation Marie-Curie, dont il devient la première filiale. Au cours de sa carrière, Joseph Ernest Gendreau est président de l’Association des radiologistes du Canada et dignitaire de plusieurs groupements scientifiques. Il enseigne jusqu’à son décès en 1949.
Au terme de ses études en 1930 à la faculté, elle terminera en tête de cette promotion avec la mention summa cum laude (très grande distinction), la seule accordée à cette cohorte dont faisaient pourtant partie les docteurs Armand Frappier et Jean Panet-Raymond, deux finissants appelés à devenir de grandes figures de la médecine québécoise. Détentrice d’une bourse, elle séjourne à Paris de 1930 à 1933 où, à titre d’assistante du professeur André Thomas à l’Hôpital Saint-Joseph, elle se spécialise en neurologie. Elle devient ainsi l’une des premières Québécoises francophones à opter pour une spécialité autre que la pédiatrie. Après une brève pratique de la neurologie à l’Hôpital Saint-Luc en 1934, elle rejoint son mari à Paris, mais la Seconde Guerre mondiale la contraint à revenir au pays. À l’annonce du décès de son mari, la docteure Pelland oriente sa pratique vers la médecine générale dans la ville de Québec, consciente probablement qu’aucun service hospitalier de la Capitale n’est encore prêt à accepter une femme neurologue.
Lorsque la Faculté de médecine devint autonome en 1920, l’anatomie pathologique étant reconnue comme discipline, ceci justifia la création du Département d’anatomie pathologique en 1927. Son premier directeur est Pierre Masson (1927-1959). Celui-ci a contribué à rehausser la pratique de la pathologie et de la médecine dans les hôpitaux affiliés de l’Université de Montréal, notamment à l’Hôpital Notre-Dame, l’Hôtel-Dieu et l’Hôpital Sainte-Justine. Son enseignement a conféré à la faculté une cote d’excellence, ce qui lui a valu une reconnaissance nord-américaine. Le Département de pathologie porte son nom depuis 1964. En juin 1997, les départements d’anatomie et de pathologie sont fusionnés, devenant ainsi le Département de pathologie et de biologie cellulaire.

Pierre Masson, d’origine française, qui nouait d’étroits contacts avec le Québec, accepte en 1927 la chaire d’anatomie pathologique à l’Université de Montréal et dirigera le Département de pathologie de 1927 jusqu’à sa retraite en 1954. Il contribuera grandement à relever le niveau de l’enseignement histologique et de la pratique anatomo-pathologique en territoire francophone québécois. Parmi ses nombreuses publications, il y a son fameux traité intitulé Tumeurs : diagnostics histologiques, paru en 1923, mais qui sera augmenté et réédité en 1956 sous le titre Tumeurs humaines : histologie, diagnostics et techniques qui est encore une référence incontournable pour les pathologistes. Il a mis au point une technique, la coloration trichrome, toujours utilisée et qui porte son nom (coloration trichrome de Masson).
Vidéo sur Pierre Masson (en anglais)
Originaire d’Italie, Antonio Cantero (1902-1976) avait fait une maîtrise en médecine expérimentale à la fin des années 1920 à la Clinique Mayo, ce qui est assez rare à l’époque, avant de joindre les rangs en 1931, de la faculté et de l’Institut du cancer de Montréal. Véritable spécialiste en gastro-entérologie et en endoscopie et directeur scientifique de l’Institut du cancer de Montréal, il consacre une grande partie de sa pratique et de ses recherches à cette spécialité à la rencontre de l’oncologie.

L’Institut d’anatomie pathologique de Montréal, centre d’enseignement et de recherche, a été fondé par le grand pathologiste Pierre Masson. Il est issu de la fusion des laboratoires de la faculté, de l’Hôtel-Dieu, de l’Hôpital Notre-Dame, de l’Hôpital Sainte-Justine et de l’Hôpital du Sacré-Cœur. Le Dr Masson en sera le directeur jusque dans les années 1950.

Création de l’institut de microbiologie et d’hygiène de l’Université de Montréal, par le Dr Armand Frappier. Il s’agit du premier centre de recherche fondamentale en médecine à voir le jour au Québec, il sera rebaptisé Institut Armand-Frappier en 1975. Dès les débuts, le Dr Frappier , accompagné d’étudiants, de médecins, de vétérinaires formeront la première cohorte de scientifiques de l’Institut. Beaucoup ont effectué leurs études supérieures aux États-Unis ou en Europe, à l’instar d’Armand Frappier, ou dans des établissements reconnus comme l’Hôpital Saint-Luc ou l’École vétérinaire d’Alfort (France). Tous explorent des champs de recherches aussi variés que la tuberculose expérimentale, la variole, la gangrène gazeuse ou les effets préventifs du vaccin BCG dans le traitement de la leucémie. Ces recherches diversifiées conduiront à la production d’une multitude de produits biologiques, dont le vaccin du BCG, les anatoxines diphtériques et tétaniques, le sérum normal de cheval ou les vaccins antivarioliques et antityphoïdiques.

Après des séjours prolongés en France et aux États-Unis auprès des grands pionniers de la chirurgie cardiaque, Mercier Fauteux entreprend, dans les années 1930, des recherches expérimentales sur le problème chirurgical que pose l’angine de poitrine. À la suite de ses travaux à McGill sur la ligature de la grande veine expérimentée sur des chiens, une première intervention est ensuite transposée chez l’humain lors d’une opération réussie au Royal Vic en 1939. Le Dr Fauteux est bientôt invité par le Dr Eliot Cutler, professeur de chirurgie à Harvard, à prononcer le discours inaugural des cours de la faculté de médecine où il présente sa nouvelle méthode pour rétablir la circulation coronarienne par la ligature de la grande veine coronaire. Le professeur Cutler l’invite à joindre son laboratoire et il est nommé, en 1942, aide-chirurgien au Peter Bent Brigham Hospital, poste qu’il conserve jusqu’en 1946. Deux ans plus tard, il est nommé professeur agrégé à la Faculté de médecine et poursuit ses travaux sur l’angine de poitrine. Le Dr Fauteux est l’un des premiers chirurgiens francophones à se consacrer quasi exclusivement à la recherche expérimentale.
Figure célèbre de l’histoire de la neurologie au Québec, le Dr Roma Amyot, professeur à la Faculté, a joué un rôle majeur dans la consolidation des approches neurologiques au Québec. En 1941, il prend la direction du service de neuropsychiatrie de l’Hôpital Notre-Dame et y crée la première division de neurologie. Il amorce alors la modernisation de la pratique neurologique et favorise la formation et le recrutement des premières cohortes de neurologues à l’Hôpital Notre-Dame. Ses appels pour un développement des sciences dans l’enseignement de la médecine anticipent ceux du Dr Jacques Genest sur le développement de la recherche scientifique.
Le déménagement sur le mont Royal après une longue attente. En effet, les travaux de construction avaient commencé en 1930, mais la Grande Crise a fait en sorte de suspendre les travaux pendant plus de 10 ans. On avait prévu pour la Faculté de médecine un hôpital universitaire situé dans les trois ailes ouest du pavillon principal. Malheureusement, le pavillon central étant déjà jugé trop petit pour les besoins de l’Université, on lui retirera cet espace.
Fondée en 1943, l’Institut de diététique et de nutrition de la Faculté de médecine devient le Département de nutrition en 1974. Le Département de nutrition de l’Université de Montréal offre aujourd’hui le seul programme de 1er cycle en nutrition faisant partie d’une faculté de médecine au Canada et qui mène à l’obtention du permis de pratique en diététique. Sa mission consiste à former des spécialistes de la nutrition, envisagée comme discipline scientifique et comme profession de la santé. En 1981, le département s’installe dans ses nouveaux locaux, au pavillon Liliane-de-Stewart. En 2005, la Clinique universitaire de nutrition ouvre ses portes et ses installations sont rénovées en 2014. La Clinique offre ainsi aux étudiants du baccalauréat un contexte réel de consultation et l’occasion à la fois d’observer, de collaborer et de mener une consultation nutritionnelle avec un patient.
Ouverture de l’institut de médecine et de chirurgie expérimentale fondé par Hans Selye. Il jouera un rôle majeur dans la promotion des activités de recherche au sein de la Faculté de médecine durant les décennies 1950 et 1960 tant par l’importance de ses octrois de recherche que par le nombre d’étudiants inscrits à la maîtrise et au doctorat.
Professeur émérite de l’Université de Montréal, Rachel Beaudoin a dirigé pendant 23 ans le Département de nutrition de la Faculté de médecine. Défendant une approche préventive de la médecine, elle a contribué remarquablement au développement de la diététique au Québec et au Canada. Assumant la direction du jeune Département de 1946 à 1969, elle en consolide les assisses grâce à ses nombreux contacts dans les milieux professionnels de la santé. Elle jouera un rôle déterminant dans l’élaboration et l’adoption de la Loi sur les diététistes en 1956, qui faisait du Québec la première province à accorder le statut professionnel aux membres de la profession.
Fondateur du service de neurochirurgie de l’Hôpital Notre-Dame en 1947, Il met alors au point la pratique de l’artériographie pour les victimes de traumatisme crânien, seul endroit à Montréal où cette technique est employée. Durant les années 1950, le Dr Bertrand met au point un instrument stéréotaxique qui simplifie l’approche chirurgicale reliée au traitement de patients atteints de mouvements involontaires, notamment la maladie de Parkinson. Cet appareil, qui facilite les localisations cérébrales, suscitera un grand intérêt de la communauté médicale internationale, particulièrement aux États-Unis. Il met sur pied à la faculté, au début des années 1960, le premier programme d’enseignement structuré de la neurochirurgie pour les résidents francophones. La chaire Claude-Bertrand en neurochirurgie a été créée en 2005 à l’Université de Montréal.

Titulaire d’un doctorat en médecine de la promotion de 1947. Il est le fondateur du Département de psychiatrie infantile de l’Hôpital Sainte-Justine à Montréal. Il est l’un des pères de la pédopsychiatrie et de la révolution psychiatrique au Québec. En tant que Ministre des Affaires sociales du Québec de 1976 à 1981, il a procédé à l’établissement du réseau de garderies et à l’intégration sociale des personnes handicapées.
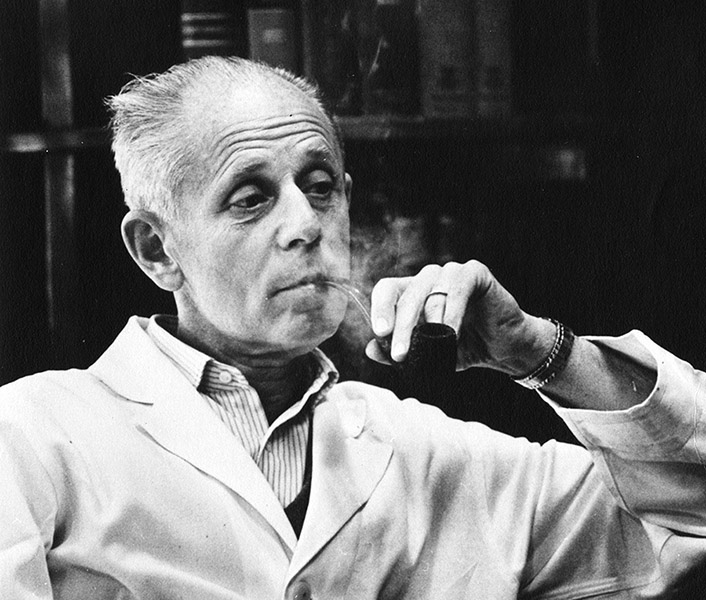
Spécialiste en endocrinologie, jouera un rôle majeur dans la promotion des activités de recherche au sein de la faculté de médecine durant les décennies 1950 et 1960 tant par l’importance de ses octrois de recherche, du nombre de ses étudiants diplômés de maîtrise et de doctorat que par le rayonnement international de ses activités de recherche liées à l’endocrinologie et plus particulièrement aux relations entre le stress, la glande hypophyse et le cortex surrénal. Le docteur Selye publiera en 1947 le premier traité d’endocrinologie (Textbook of Endocrinology) qui ait été rédigé et imprimé entièrement au Canada. Il publia ensuite plusieurs livres dédiés au grand public dont Le stress de la vie, en 1956 et Stress sans détresse en 1974. Au fil de sa carrière, il a acquis une réputation internationale et a reçu de nombreux prix et distinctions, dont le grade de compagnon de l’Ordre du Canada et est inscrit au Temple de la renommée médicale canadienne.
Ouverture de l’institut du cancer de Montréal fondé par Louis-Charles Simard et Antonio Cantero. Il s’agit de la première institution francophone de recherche sur le cancer en Amérique du Nord qui est alors situé dans les locaux de l’Hôpital Notre-Dame.
Après avoir reçu son diplôme de médecin de l’Université de Montréal en 1943, le docteur Gustave Gingras réussit à se faire reconnaître comme une des figures les plus marquantes de la médecine canadienne. Des gens à travers le monde reconnaissent le docteur Gingras comme « l’ambassadeur des personnes handicapés ». Le travail du docteur Gingras auprès des paraplégiques à l’Hôpital des vétérans à Montréal l’amena à mettre sur pied l’Institut de réadaptation de Montréal, et plu s tard, vu son travail au sein de la Croix-Rouge et les Nations-Unies, il mit en oeuvre des centres semblables au Maroc, en Vénézuéla et au Viêt-Nam.
Création par le Dr Gustave Gingras de l’Institut de réhabilitation de Montréal. Anciennement installé à l’Hôtel Viger, l’Institut déménage en 1952 au sous-sol du Centre hospitalier pour convalescents de Montréal. Cinq ans plus tard, il ouvre un laboratoire de fabrication et d’ajustement d’orthèses et de prothèses et amorce la formation des étudiants. Cet institut, mondialement reconnu, jouera un rôle déterminant dans le traitement des victimes de la poliomyélite et de la thalidomide dans les années 1950 et 1960. En 1962, l’Institut emménage sur l’avenue Darlington dans un nouvel édifice comptant 110 lits et une clinique externe. Quatre ans après son affiliation à l’Université de Montréal en 1972, il prend le nom d’Institut de réadaptation de Montréal.
Le Département de psychiatrie de l’Université de Montréal est instauré par la Faculté de médecine en 1949. Réunissant un ensemble de chercheurs et cliniciens dédiés à l’enseignement, à la recherche et aux soins de santé à la population, ces membres travaillent dans différents centres hospitaliers lesquels ouvrent leurs portes aux étudiants et résidents du Département. Ses objectifs se regroupent sous trois volets: d’abord, il souhaite offrir des soins de qualité à la population, ensuite, il désire former des médecins spécialistes qui auront acquis l’ensemble des connaissances nécessaires à la pratique et, enfin, il espère sensibiliser les futurs médecins de famille à la dimension de santé mentale dans les diverses situations qu’ils rencontrent.
Page historique du département
*Date incertaine
Titulaire d’un doctorat en médecine de la promotion de 1950. Il fut directeur du Département universitaire de psychiatrie à l’Université de Montréal en 1958. Élu en 1976, il est nommé ministre d’État au Développement culturel du Québec et guide l’adoption de la loi 101.
Le Département de chirurgie de l’Université de Montréal se constitue en 1951. Forcé de procéder à une réorganisation intégrale de ses structures et du programme entre 1965 et 1977, le Département en la présence de son directeur Dr Maurice Parent modernise le programme d’étude, intègre les divers « programmes maison » de résidence chirurgicale au sein de la Faculté, compose un ensemble interhospitalier d’enseignants de chirurgie, incite et facilite la recherche, encourage les échanges interdépartementaux et enfin, bâtit une structure administrative jusque-là inexistante. Après cette période, le Dr Jean-Panet Fauteux (1977-1986) assure la relève et se voit confier la mission d’instaurer un tronc commun de cours de base pour tous les étudiants de chirurgie. Il organise en outre « les journées chirurgicales du Département ».
Le Département de médecine de l’Université de Montréal est inauguré en 1950 alors qu’une trentaine de professeur travaillent sous la supervision du Dr Jules Prévost. À cette époque, la médecine interne et quelques sous-spécialités comme la pneumologie, la neurologie et la cardiologie sont privilégiées. De même, leurs programmes d’enseignement évoluent sous la responsabilité des établisssement hospitaliers affiliés au Département soit l’Hôtel- Dieu, Notre-Dame et Saint-Luc. Toutefois, dans les années 70, ceux-ci s’intègrent aux nouvelles responsabilités du directeur du Département de médecine, le Dr Jean Mathieu.
Les premiers cours de pédiatrie sont donnés en 1907 au Cercle de la Miséricorde, alors que l’hôpital Ste-Justine est fondé. Celui-ci s’affilie à l’Université de Montreal en 1914. En 1939 commence un véritable enseignement structuré postdoctoral, l’équivalent de la résidence actuelle. Edmond Dubé fonda la chaire de chirurgie pédiatrique à l’hôpital Ste-Justine, tout en étant doyen de l’Université de Montreal. L’enseignement de la pédiatrie fut distribué dans les hôpitaux de Montréal prenant soin des enfants. En 1950, le Département de pédiatrie est créé et son premier directeur est Henri Charbonneau (1950-1963). Débute ainsi l’enseignement structuré à la résidence, la recherche clinique et les premières surspécialisations.
Le Département de biochimie fut crée au début des années cinquante. Son premier directeur est Georges Baril (1950-1953). Le Département a connu un essor considérable sous la direction du Dr Walter Verly qui fût nommé en 1964 directeur du Département. Le Dr Verly conclut une entente avec l’Université qui fixa le cadre pédagogique et administratif dans lequel évolue la biochimie depuis ce temps. Avant 1950, l’enseignement de la biochimie était assumé par la Faculté de pharmacie, qui donnait quelques « cours de service » à la Faculté des sciences, dans le cadre d’une licence en chimie. Le Département de biochimie relève administrativement de la Faculté de médecine de l’Université et le programme spécialisé en biochimie est un programme de l’ancienne Faculté des sciences (devenue en 1972 Faculté des arts et des sciences). La Faculté de pharmacie a gardé une autonomie complète en matière d’enseignement et de recherche en biochimie. En 2013 il devient le Département de biochimie et de médecine moléculaire.
Page historique du département
*Date incertaine
Créée en 1954, l’École de réadaptation prend d’abord le nom d’École de physiothérapie et de thérapie occupationnelle avec le statut d’école affiliée à la Faculté de médecine. Son créateur, Gustave Gingras, en sera le premier directeur (1954-1977). L’École dispense alors un cours combiné de physiothérapie et d’ergothérapie d’une durée de trois ans. En 1956, l’École accueille le programme d’orthophonie-audiologie conduisant à la maîtrise. L’École prend alors le nom d’École de réhabilitation. Le programme combiné de physiothérapie et d’ergothérapie fut scindé en 1962, en deux programmes distincts de deux années. En 1969, les programmes ont été modifiés et sont sanctionnés depuis par un baccalauréat ès sciences, spécialisé en en ergothérapie ou physiothérapie. En 1971, l’École adopte son nom actuel et devient statutairement un département de la Faculté de médecine. En juin 1978, la Section d’orthophonie-audiologie devient l’École d’orthophonie et d’audiologie.
Fondateur de l’Institut de cardiologie de Montréal qui ouvre en 1954, le Dr Paul David a joué un rôle majeur dans le développement clinique et académique de cette spécialité au Québec. Il convainc les autorités gouvernementales de construire un édifice qui sera entièrement réservé à son institut et qui sera inauguré en 1966. Grâce à la ténacité du Dr David, qui est devenu professeur agrégé dès 1957 puis professeur titulaire et professeur émérite, l’Institut universitaire de cardiologie, ainsi dénommé aujourd’hui et qui est affilié à l’Université de Montréal, est devenu un centre majeur d’enseignement en cardiologie, au confluent des traditions américaine et française, et a contribué à la formation de plusieurs générations de cardiologues.
Ouverture de l’Institut de cardiologie de Montréal fondé par Paul David. Cet institut occupe alors les deux derniers étages de l’Hôpital Maisonneuve et ce, jusqu’en 1966, année où il aménage dans ses nouveaux locaux. Il deviendra l’un des pôles phares au niveau de la recherche et des soins des maladies cardio-vasculaires.

Elle étudie la médecine à l’Université de Montréal à une époque où peu de femmes fréquentaient l’université. Elle doit s’expatrier afin de se spécialiser et devenir chirurgienne, son rêve d’enfant. Comme aucun hôpital d’Amérique du Nord ne voulut d’une femme chirurgienne, elle s’installe d’abord à Marseille, en 1960. Elle a choisi de consacrer sa vie aux malades de l’Ouganda jusqu’à sa mort, en y travaillant parfois dans des conditions insoutenables.
La contribution remarquable du Dr André Barbeau (1931-1986) à la physiopathologie et au traitement de la maladie de Parkinson s’amorce dès le début de sa carrière. Celle-ci prend son envol lorsqu’il parvient à relier la déficience en dopamine, substance que l’on a localisée dans le cerveau, à la maladie de Parkinson. Cette découverte, suivie d’une étude systématique publiée en 1961, propulse le neurologue québécois sur la scène internationale de la recherche. Soulignons aussi que le docteur Barbeau a été un des premiers au monde à orienter ses recherches vers certaines maladies neurogénétiques.
Au début des années 1960, le Dr Jacques Genest, professeur à la Faculté de médecine de l’Université de Montréal, réclame la création du Conseil de la recherche médicale du Québec qui sera mis sur pied en 1964. Cet organisme devient aussitôt un important pourvoyeur de subsides de recherche. Ce n’est là que le début d’une immense carrière consacrée à l’implantation et au développement de la recherche biomédicale au Québec. Dans les années 1960, l’Institut de recherche clinique de Montréal (IRCM), qu’il a créé et qui ouvre ses portes en 1964, joue un rôle de catalyseur chez de nombreux médecins francophones qui y font une partie de leur apprentissage en recherche fondamentale et clinique.
Issu du Département d’obstétrique formé en 1950, le Département d’obstétrique-gynécologie de l’Université de Montréal voit le jour en 1964. D’abord limité à l’enseignement prédoctoral, il se constitue des départements des hôpitaux de l’Hôtel-Dieu, Maisonneuve Notre-Dame, Miséricorde, Saint-Luc et Sainte-Jeanne d’Arc. En 1970, ses responsabilités s’accroissent alors qu’on lui confie l’élaboration d’un programme de résidence et de structures pédagogiques et d’admission. Toujours en vigueur aujourd’hui, ce programme s’échelonne sur une période de 5 ans et comprend des stages généraux et surspécialisés en oncologie, périnatalogie et infertilité-reproduction. Les établissements hospitaliers Maisonneuve-Rosemont, Notre-Dame, Sainte-Justine et Saint-Luc participent à cet apprentissage pratique.
En plus d’administrer des cours dans sa spécialité, le Département d’obstétrique-génécologie collabore à l’enseignement de la médecine familiale, entre autres, par la formation continue en endoscopie. En 1972, le Département définit le premier en détails le contenu de la spécialité sous forme d’objectifs pédagogiques, lesquels s’adaptent aussi bien à l’enseignement prédoctoral que postdoctoral. Dès lors, il ne cesse d’exercer une influence sur le développement des nouvelles méthodes structurées d’enseignement et d’évaluation clinique.
Le Département de radiologie est créé en 1964 sous la direction du Dr Jean-Louis Léger. Ce n’est qu’en 1997 qu’il modifie son nom pour devenir le Département de radiologie, radio-oncologie et de médecine nucléaire. À l’heure actuelle, les priorités du Département convergent vers l’enseignement et la recherche. Il bénéficie d’une implication importante dans la formation des futurs médecins et assure la responsabilité de programmes de spécialités accrédités de médecine nucléaire, neuroradiologie, radiologie diagnostique, radio-oncologie et radio pédiatrie. ll contribue, en outre, à la formation d’étudiants au 2e et 3e cycle et s’investit par divers moyens dans le maintien de la compétence (formation continue) de ses propres membres, des médecins spécialistes, des omnipraticiens et autres professionnels de la santé.
Ouverture de l’Institut de recherche clinique de Montréal fondé par Jacques Genest. Son développement est rapide et il comprend bientôt un centre d’études en pharmacologie ainsi qu’un centre d’études consacré à l’hypertension artérielle, à l’artériosclérose et à ses complications cardiaques et cérébrales, aux désordres endocriniens et immunologiques et à la maladie de Parkinson. La plupart des chercheurs qui ont jeté les bases de la néphrologie et de l’endocrinologie au Québec sont passés par cet institut et ont bénéficié de son influence. Au fil du temps, cet institut acquiert une renommée mondiale.
Ce grand pionnier de l’encéphalographie et de la neurophysiologie, qui a formé plusieurs générations de neurologues à travers le monde, a joint les rangs de la faculté en 1965. Il a fondé, dans les années 1970, avec les Drs Jean-Pierre Cordeau et Louis J. Poirier, le Centre de recherche en science neurologique. Il a publié, en 1954, avec le Dr Wilder Penfield, le célèbre ouvrage Epilepsy and the Functionnal Anatomy of the Human Brain.
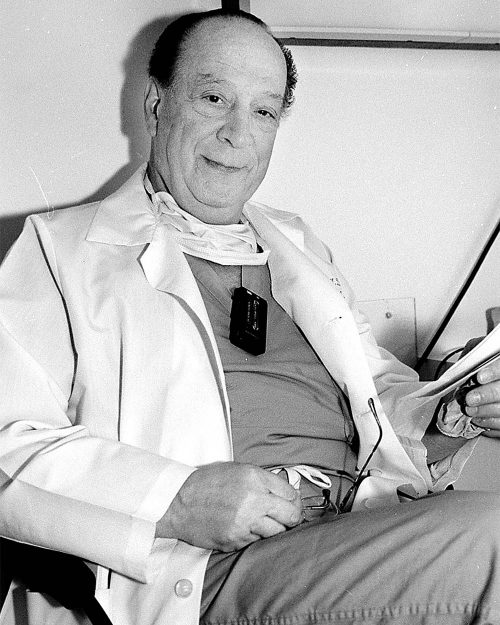
En mai 1968, le Dr Grondin et son collègue Gilles Lepage effectuent la première greffe cardiaque au pays. Les cardiologues mènent la délicate intervention à l’Institut de cardiologie de Montréal (ICM) six mois à peine après la toute première greffe du genre, pratiquée en Afrique du Sud.
Le lendemain de l’opération, l’événement fait la manchette des journaux dans tout le pays et attire l’attention aussi ailleurs dans le monde. L’intervention fait l’objet d’un documentaire présenté en février 2004 à Télé-Québec. Thérèse et Albert, du nom des deux personnes concernées par la transplantation, racontent l’histoire de cette journée où, comme le souligne le quotidien La Presse, « l’excellence de la médecine québécoise a été remarquée ».
Originaire de la Mauricie, le Dr Grondin a obtenu son doctorat en médecine à l’Université Laval en 1951 et commencé sa carrière de chirurgien à l’Hôpital Sainte-Marie de Trois-Rivières, après avoir poursuivi des études aux États-Unis.
Parmi les premiers médecins à être embauchés par l’ICM en 1954, Pierre Grondin a été chef du service de chirurgie cardiaque de 1963 à 1975. Fondateur du service de chirurgie cardiaque de l’Hôtel-Dieu de Québec, il a également été chef du service de chirurgie cardiaque de l’Hôpital St. Francis de Miami Beach. Au cours de sa carrière, le Dr Grondin a reçu plusieurs récompenses, dont le prix Lenègre de la Fondation Nativelle, de France, et la Médaille pour services éminents de l’Ordre du Canada.
Création de l’Institut Philippe-Pinel de Montréal. Affilié à l’Université de Montréal (Réseau universitaire intégré de santé de l’Université de Montréal), il est le seul hôpital au Canada à fournir l’ensemble des services spécialisés en psychiatrie légale, c’est-à-dire l’évaluation, le traitement et la réhabilitation de patients atteints de maladies mentales associées à des comportements violents.

Création par les Drs Jean-Pierre Cordeau, Herbert Jasper et Louis Poirier, du Centre de recherche en sciences neurologiques qui pose ainsi les prémisses du développement des neurosciences à la faculté.
Professeur titulaire depuis 1964 et directeur du Département d’anatomie, il accepte le poste de doyen de la Faculté en 1970, poste qu’il occupera jusqu’en 1981. Il s’agit d’une période où la faculté connaît des transformations très importantes alors que l’expansion du corps professoral et surtout le développement des activités de recherche, retiennent toute l’attention du doyen Bois et de ses collaborateurs. À compter de 1981, Pierre Bois assume les responsabilités de Président du Conseil de recherches médicales du Canada (CRM) qu’il assumera jusqu’en 1991.
Après une série d’expérimentation sur des animaux et une minutieuse préparation, le Dr Daloze et son équipe effectuent la première greffe rénale ainsi que la première greffe du foie, l’année suivante, chez un bébé.
À l’Hôpital Notre-Dame, le Dr Jules Hardy, professeur de neurochirurgie à la faculté, introduit la technique d’exploration électro-physiologique par enregistrement au moyen de microélectrodes bipolaires selon la méthode du Dr Guiot, célèbre neurochirurgien. Mais sa principale contribution demeure la mise au point d’une technique neurochirurgicale transphénoïdale qui deviendra célèbre. Son article publié en 1971, intitulé « Transphenoidal Hypophysectomy », a été reconnu par le Journal of Neurosurgery comme un classique de la littérature scientifique médicale. Par ses nombreuses publications, il attire un grand nombre de neurochirurgiens visiteurs étrangers qui ont contribué au rayonnement des institutions de Montréal, devenue un centre de référence international pour le traitement des tumeurs hypophysaires. Le Dr Hardy a effectué plus de 3000 opérations de chirurgie hypophysaire, ce qui constitue l’une des plus grandes séries pratiquées par un seul chirurgien.
En 1966, il avait été appelé à effectuer une intervention neurochirurgicale pour le moins singulière à l’Hôpital Notre-Dame. En effet, il a été le premier neurochirurgien à pratiquer une laminectomie décompressive chez un lion devenu paraplégique par xiphose dorsale aiguë. Son étude et la publication du cas ont contribué à améliorer la condition des animaux sauvages gardés en captivité en suggérant un programme d’exercices physiques hors cage associé à un régime nutritionnel additionnel d’os et de calcium, pour aider à prévenir la déformation de la colonne, fréquemment rencontrée chez les jeunes animaux confinés en cage dans les jardins zoologiques autour du monde.
Création du Département d’anesthésie-réanimation suite à une missive du Collège royal des médecins et chirurgiens du Canada qui enjoint la Faculté de médecine de prendre en charge l’enseignement de l’anesthésie. C’est ainsi que, à sa réunion du 13 mars 1972, le Conseil de l’Université crée le Département d’anesthésie-réanimation à la Faculté de médecine, qui amorce ses activités le 1er juin suivant. Il deviendra, le 19 juin 2017, le Département d’anesthésiologie et de médecine de la douleur de façon à mieux refléter le fait qu’il couvre aussi cette nouvelle surspécialité. Le Département offre en effet une formation médicale spécialisée en médecine de la douleur depuis 2016, en plus du programme d’anesthésiologie.

Création de l’Institut de génie biomédical qui fait suite à la création du Programme de génie biomédical en 1970, conjointement avec l’École Polytechnique et la Faculté de médecine de l’Université de Montréal. Ces dernières lui texte à venirdonnent, trois ans plus tard, un statut de département d’études supérieures et de recherche dans les deux établissements. En 1985, le diplôme de Ph.D. est approuvé. En 1998, l’Institut de génie biomédical devient Institut virtuel ayant des programmes de DESS, M.Sc.A. et Ph.D. conjoints entre l’Université de Montréal et l’École Polytechnique. Les programmes sont sous la responsabilité de la Faculté des Études Supérieures. Depuis 2008, les programmes sont sous la responsabilité conjointe de l’École Polytechnique et de la Faculté de médecine.

Création de l’Institut Nazareth et Louis-Braille à la suite de la fusion de ces deux entités qui avaient été fondés respectivement en 1861 et en 1953. Cet institut est le seul centre de réadaptation exclusivement dédié à la déficience visuelle au Québec et l’un des plus importants en Amérique du Nord. L’expertise de son équipe de spécialistes permet aujourd’hui à près de 9 000 personnes de tous âges ayant une déficience visuelle de bénéficier des services offerts dans le but de favoriser leur autonomie et leur permettre de maintenir une vie active malgré leurs limitations visuelles.
En 1975 l’ophtalmologie obtient le statut de département et le Dr Michel Mathieu, mondialement connu pour ses travaux de recherche qui ont mené aux premières transplantations cornéennes au Canada, en devient le premier directeur (1976-1984).
Le Dr Jacques Montplaisir fonde, à l’Hôpital du Sacré-Coeur de Montréal, le premier Centre canadien de recherche sur le sommeil. Ses accomplissements sont remarquables, particulièrement sa contribution originale et unique à l’étude des pathologies du sommeil. Il a défini les caractéristiques de plusieurs d’entre elles et a contribué à l’établissement de méthodes de diagnostic observationnel. D’ailleurs, il a travaillé en étroite collaboration avec l’industrie pharmaceutique pour développer de nouveaux traitements. Il est sans contredit l’un des pères de la médecine du sommeil, une discipline reconnue comme une spécialité médicale à part entière aux États-Unis.

Né en France en 1924, Roger Guillemin a commencé des études de médecine à Lyon. C’est à l’Université de Montréal que, quelques années plus tard, il a fait son doctorat sous la direction de l’endocrinologue Hans Selye, professeur à la Faculté de médecine, reconnu dans le monde scientifique comme le «père» de la recherche sur le stress. Les découvertes du Dr Guillemin sur la production d’hormones peptidiques dans le cerveau lui ont valu le prix Nobel de médecine.
Les origines de cette école remontent à 1956 lors de la création du premier programme de maîtrise en orthophonie et audiologie au sein de l’École de réadaptation. Germaine Huot, chevalière de l’Ordre national du Québec (2000), en assume la direction jusqu’en 1961. À la suite d’une restructuration majeure en 2000, l’école divise ses programmes : le nombre d’étudiants s’élève à 50 en orthophonie et à 20 en audiologie. À la fin de leur formation, les étudiants obtiennent un diplôme de maîtrise professionnelle en orthophonie (M.P.O) ou en audiologie (M.P.A.). Les augmentations successives de cohortes ont obligé à des réaménagements en matière d’espace et de ressources humaines. C’est ainsi que, du Pavillon principal à son ouverture à un ancien « entrepôt » sur la rue Jean-Talon puis au pavillon Marguerite-D’Youville, qui l’abritera pendant 30 ans, l’école est désormais installée au 7077, avenue du Parc depuis le 25 mai 2009.
Professeur émérite, chercheur en neuropsychiatrie et psychiatre, le Dr Claude de Montigny a utilisé des avancées en neuroscience afin de développer de nouveaux traitements contre la dépression majeure. C’est ainsi qu’au début des années 80, il expérimente l’ajout du lithium au traitement antidépresseur chez les patients dépressifs résistants en raison de la capacité du lithium à augmenter la neurotransmission de la sérotonine. Son hypothèse sera validée et appliquée partout dans le monde. Cette recherche a été effectuée à l’Hôpital Louis-H. Lafontaine. Il a œuvré à la faculté de 1977 à 1987 à titre de chercheur et clinicien dans le département de psychiatrie et est devenu membre du centre de recherche en neuroscience de l’Université de Montréal. Le Dr de Montigny a remporté de nombreux prix, dont le Selo de la NARSAD (National Alliance for Research in Schizophrenia and Affective Disorders). En 1995, il a été le premier Canadien à recevoir cet honneur d’une fondation américaine prestigieuse, spécialisée dans la recherche sur les maladies mentales.
L’Institut Raymond-Dewar est un centre plurirégional de réadaptation spécialisé et surspécialisé en surdité et en communication. L’IRD, affilié à l’Université de Montréal, a comme mandats la prestation de services régionaux et suprarégionaux pour les personnes ayant une déficience auditive et ayant une déficience du langage, la formation professionnelle et l’enseignement collégial et universitaire, la recherche, notamment la recherche appliquée, l’évaluation des technologies et des modes d’intervention en réadaptation.
La création du Département de médecine familiale de l’Université de Montréal s’effectue en 1986. Visant l’amélioration de la santé du Québec et celle de la communauté internationale, le département met l’accent sur des activités cliniques, de recherche et d’enseignement dans le domaine de la médecine familiale et des soins de première ligne. En ce qui concerne ses champs d’expertise, il s’intéresse à la communication médecin/patient, à l’évaluation des services de santé et à la diffusion des connaissances dans les pratiques et dans le domaine des soins aux personnes âgées.
Création officielle, le 1er octobre, du Centre hospitalier de l’Université de Montréal (CHUM) issu de la fusion de l’Hôtel-Dieu, de l’Hôpital Notre-Dame et de l’Hôpital Saint-Luc. L’Hôpital Maisonneuve-Rosemont et l’Hôpital du Sacré Cœur deviennent des Centres affiliés universitaires (CAU).
Il est doté d’équipements à la fine pointe de la technologie et qui rassemble plus de 160 équipes de chercheurs. Il abrite L’académie qui est pourvue de mannequins hautes performantes pour assurer l’apprentissage et de développements des aptitudes pour assurer la collaboration des équipes de professionnels.
Inauguration officielle, le 17 septembre, du nouveau CHUM dont les projets de construction pour regrouper les hôpitaux Saint-Luc, Notre-Dame et Hôtel-Dieu en un site unique datent de 2000. Conçu pour répondre aux plus hauts standards de la médecine actuelle, le nouveau CHUM offre une expérience de soins axée encore davantage sur les besoins des patients, tout en stimulant la recherche et en permettant à notre relève en santé de recevoir une formation à la fine pointe de la technologie et de la pédagogie. Le nouveau CHUM offrira un environnement d’apprentissage unique au monde aux 5000 étudiantes, étudiants et stagiaires de niveaux universitaire et collégial qui, chaque année, y évoluent dans tous les domaines de la santé et y côtoient des professeurs et chercheurs. Le CHUM comporte un total de 772 chambres.

Ce centre de soins spécialisés est axé sur le développement et le partage du savoir sur le vieillissement et la santé des personnes âgées. Affilié à l’Université de Montréal, il est doté une capacité de 452 lits répartis sur deux sites : le pavillon Côte-des-Neiges et le pavillon Alfred-DesRochers. Il est aussi un Centre de recherche (CRIUGM) reconnu comme l’un des plus importants dans son domaine en Amérique du Nord.
Création de l’Institut de recherche en immunologie et cancérologie (IRIC) pour élucider les mécanismes du cancer et accélérer la découverte de nouvelles thérapies plus efficaces contre cette maladie.
La Faculté met sur pied un nouveau Centre de formation médicale décentralisée en Mauricie en collaboration avec l’UQTR. Ce nouveau programme est original, car les étudiants suivront leur formation dans son intégralité au campus Mauricie. Cette initiative de la Faculté est une première au Québec. La collation des grades de la première cohorte d’étudiants en médecine de ce campus a eu lieu en juin 2009. Le 2 octobre suivant, les autorités inaugurent le Pavillon d’enseignement du CHTR au Campus de l’Université de Montréal en Mauricie.

Cet hôpital de réadaptation affilié à l’Université de Montréal provient de la fusion, en mars 2008, de l’Institut de réadaptation de Montréal (IRM) et de l’Hôpital de réadaptation Lindsay. En vertu de sa mission d’enseignement, l’hôpital accueille des étudiants en ergothérapie, en physiothérapie ou autres volets de réadaptation.
Cet événement a été souligné par une motion de félicitations à l’Assemblée nationale du Québec. Deux ans plus tard, elle accède à la présidence de la Conférence des doyens des facultés de médecine du Québec (CDFM), de l’Association des facultés de médecine du Canada (AFMC) et du Réseau universitaire intégré de santé (RUIS) de l’Université de Montréal. Professeure titulaire au Département d’ophtalmologie depuis 1998, elle a dirigé les départements d’ophtalmologie de la faculté et de l’Hôpital Maisonneuve-Rosemont.
L’expertise d’un tel institut permettra un plus grand rayonnement en santé mentale au Québec et à l’international, tant en enseignement qu’en recherche en santé mentale.

La création du département vise à réunir les nombreuses forces que forment les groupes de recherche en neurosciences principalement du CHUM, du CHU Sainte-Justine et du campus de l’Université (Groupe de recherche sur le système nerveux central), ainsi que des autres centres hospitaliers universitaires, et à rapprocher davantage les cliniciens des fondamentalistes en neurosciences pour consolider le développement des neurosciences à la Faculté de médecine. Il offre un enseignement intégré aux 3 cycles (sciences fondamentales) et un enseignement médical au doctorat et en résidence en neurologie.
C’est rue Saint-Denis que prend naissance le Département de physiologie en 1888 sous la direction du Dr Salluste Duval. Le Département de pharmacologie, quant à lui, est fondé en 1959 par le Dr Aurèle Beaulnes. En 2016, le Département de pharmacologie et le Département de physiologie moléculaire et intégrative s’unissent pour former le Département de pharmacologie et physiologie sous la direction de M. Jean-Philippe Graton.
Le Département de pharmacologie est fondé en 1959 par le Dr Aurèle Beaulnes. Le Département développe d’abord les secteurs de la pharmacologie classique, du métabolisme des médicaments, de la toxicologie et de la pharmacologie du système nerveux autonome. En 1968, le Département connaît une expansion marquée de son programme d’études supérieures. Le secteur de la toxicologie, celui de la pharmacocinétique et de la pharmacologie clinique sont les principaux axes durant cette époque. À partir de 1980, le Département connaît une nouvelle expansion vers les centres de recherche hospitaliers par le recrutement de jeunes chercheurs boursiers. C’est à cette époque que l’Unité d’inhalation expérimentale animale et humaine est créée. Les professeurs et chercheurs contribuent à l’enseignement de premier cycle en médecine, en sciences infirmières et en réadaptation.
En 2016, le Département de pharmacologie est regroupé avec le Département de physiologie moléculaire et intégrative pour former le Département de pharmacologie et physiologie.
C’est rue Saint-Denis que prend naissance le Département de physiologie. Les Dr Salluste Duval (1888-1917) et Élie Georges Asselin (1917-1940) enseignent cette discipline tout d’abord aux étudiants en médecine et en médecine dentaire. Le Dr Henri Laugier, directeur de 1941 à 1944, obtient une des premières sinon la première subvention pour des recherches. Avec les directeurs Eugène Robillard (1944-1964), Jean-Pierre Cordeau (1964-1971), Jean Leduc (1972-1980) et enfin Serge Carrière (1980-1985), la recherche et l’enseignement connaissent un essor remarquable. Michel Bergeron (1986-1993), puis Vincent-François Castellucci depuis 1993 occupent successivement la place de directeur du Département de physiologie. Aujourd’hui, le Département a la charge de dispenser des cours à plus de 2000 étudiants. On y trouve également des chercheurs de plusieurs disciplines et sa réputation rayonne au niveau canadien et international. De nombreux échanges ont lieu avec plusieurs institutions d’Europe et d’Amérique du Nord et du Sud. La recherche est aussi très présente dans ce Département qui publie depuis quelques années la rue internationale Médecine-Sciences dont le rédacteur en chef pour l’Amérique du Nord est Michel Bergeron, l’ancien directeur du Département de physiologie.
En 2014 le Département prend le nom de Département de physiologie moléculaire et intégrative. En 2016, le Département de physiologie moléculaire et intégrative est regroupé avec le Département de pharmacologie pour former le Département de pharmacologie et physiologie.
Intégration, le 1er mai, du Département de kinésiologie à la Faculté de médecine sous le nom d’École de kinésiologie et des sciences de l’activité physique (EKSAP). Réalisé dans le cadre du plan de transformation institutionnelle «Transcender les frontières», ce changement de statut permettra à l’Université de consolider et de développer l’enseignement et la recherche en kinésiologie et en sciences de l’activité physique, et au département de conserver sa position de chef de file dans le domaine. Par cette intégration, la faculté pourra pousser plus loin le développement de sa vision interprofessionnelle de l’offre en santé.
En 1945, l’École d’hygiène donne un cours d’initiation à l’éducation physique. Et c’est seulement dix années plus tard, soit le 10 février 1955, qu’un programme de baccalauréat est enfin proposé. Mais c’est la réforme de l’éducation au Québec qui sera responsable de la restructuration de l’enseignement de cette discipline et de la création du Département d’éducation physique en 1964, qui sera situé à l’extérieur du campus, dans le pavillon Mont-Royal. Le directeur est Arthur Sheedy pour la période 1964-1975. En 1976, le Département inaugurait les locaux du Centre d’Éducation physique et des sports de l’Université de Montréal (CEPSUM). Depuis 1998, il porte le nom de Département de kinésiologie.
Cette liste non exhaustive des personnages et événements marquants de l’histoire de la Faculté de médecine de l’Université de Montréal témoigne de l’impact et de la richesse de l’héritage de cette grande institution qui a accompagné le développement du Québec moderne.
Vous souhaitez soumettre un élément historique pour analyse afin qu’il soit ajouté à la liste?
Rédaction et recherche : Denis Goulet, historien de la médecine
Recherche : Philippe Hudon, assistant
Recherche : Monique Voyer, archiviste